重要なお知らせ
当院を初めて受診なさる患者様へ
初めての受診の際は、問診、診察、検査、結果説明などに時間を要します。
従来は予約なしで順番通り受診いただいておりましたが、待ち時間短縮のため、2024年1月より、新規患者様は原則、30分に1人の時間枠予約とさせていただきます。必ず事前にお電話をいただき、指定の時間にご来院いただけますようお願い申し上げます。
なお、時間枠はおおよその目安であり、混雑状況により必ずしも指定の時間枠内でお呼びできないこともあるかと存じます。あらかじめご了承願います。
院長及び診療交代について
当院では来る2023年7月1日より現院長榎本哲(内科、呼吸器内科)に代わり、副院長榎本真也(内科、脳神経外科、救急科)が院長を務めることとなりました。前院長同様、よろしくお願い申し上げます。従いまして、以下の通り診療担当日を変更いたします。水曜日榎本真也は上尾中央総合病院脳神経外科にて非常勤医師として勤務いたします。
| 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|
| 午前 | 榎本真也 | 榎本真也 | 榎本哲 (呼吸器内科) |
榎本真也 | 榎本真也 | 榎本真也 |
| 午後 | 榎本真也 | 榎本真也 | 榎本真也 | 榎本真也 |
榎本医院からのお知らせ
-
2024.04.01ゴールデンウィーク中の休診日についてのお知らせ
ゴールデンウィーク中の休診日は基本的に暦通りとなりますが、5月1日は第1水曜日のため休診です。
4月30日、5月2日は通常通り診療いたします。ご了承いただきますよう、よろしくお願い申しあげます。 -
2024.03.22麻疹(はしか)ワクチン・抗体について
現在、麻疹単独、麻疹風疹混合(MR)ワクチンともにメーカーから出荷調整がかかっており、入荷できない状況です。ワクチンが入荷いたしましたらホームページでお知らせいたします。
年代別のワクチン接種状況についてはこちらをご参照願います。
当院ではワクチンの流通状況を鑑み、自費になりますが、ワクチン接種の前に抗体検査を行い、十分な免疫がないと考えられる方にのみ、接種を行います。何卒ご理解いただきますよう、お願い申しあげます。 -
2024.03.06エコーを新規で導入致しました(エコー検査・超音波検査)
常勤の臨床検査技師がおり、心エコー、頚動脈エコー、甲状腺エコー、腹部エコーが可能です。月火木金曜日で予約制となります。
-
2024.02.18令和5年度高齢者肺炎球菌ワクチン予防接種公費助成について
国の助成、上尾市独自助成ともに接種期限は令和6年3月31日です。
詳細はhttps://www.city.ageo.lg.jp/page/20210401001.htmlをご参照願います。 -
2023.11.20待合室に全自動血圧計を導入いたしました
待合室に全自動血圧計を導入いたしました。診察室内での時間の有効利用のため、診察前の血圧測定にご協力お願い申しあげます。

-
2023.09.14令和5年秋新型コロナウイルスワクチンについて
令和5年秋新型コロナウイルスワクチンの接種を9月21日より開始いたします。接種は月火木金の午後に行います。
接種をご希望の方は下記のコールセンターにてご予約をお願い申し上げます。詳細はこちらをご参照願います。
上尾市新型コロナウイルスワクチン接種コールセンター
電話 0570-002-203(土日祝含む毎日9時から17時 ※12月29日から1月3日までを除く)』 -
2023.09.07身長•体重測定について
従来、身長•体重測定の際に、正確な測定のために靴を脱いで頂いておりましたが、今後は一律、測定値より体重1kg減、身長1cm減として、靴のままの測定に変更いたします。ご協力宜しくお願い申し上げます。
-
2023.09.07診療待ち時間短縮のための取り組み
2023年9月8日より「まちみる」を試験的に導入致します。順番をご自身のスマートフォン、待合室内のモニターで確認できます。
順番まで、外出して頂くこともできます。是非ご活用ください。「まちみる」について注意事項を下記に示します。
● 当日受付の方を1番から順に表示します。
● 「まちみる」は診療順番の目安ですので正確な待ち時間をお伝えすることはできません。
● 重症の方や紹介状が必要な患者様がいた場合は待ち時間が長くなることがあります。
● 患者様の状態、治療内容により順番が前後することがあります。
● 一時外出される方は、ご自分の順番が近づきましたら待合室へお戻りください。
● 外出される時、戻られた時は必ず受付にお声かけください。
● お呼び出し時に院内にいらっしゃらない場合は、保留になります。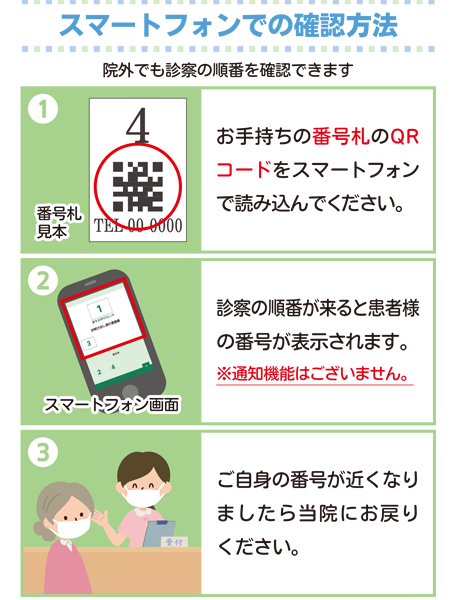
-
2023.04.21肺炎球菌ワクチンについて
令和5年度肺炎球菌ワクチンの接種が始まっております。対象となる患者様および公費助成について詳細は以下のリンクをご参照願います。
-
2023.04.11子宮頸がんワクチンについて
2023年4月より9価ワクチンであるシルガード9も定期接種の対象として、公費で受けられるようになりました。
特に小学校6年から高校1年相当の女の子と保護者の方に大切なお知らせです。対象となる方はぜひ受けていただきたい予防接種です。
詳細はこちらからご参照願います。
マイナンバー保険証使用開始について
睡眠時無呼吸症候群をチェックするには
家族から無呼吸を指摘されたことがある
いびきをかく
日中眠気を感じる
熟睡感がない
夜間に起きることが多い
顎が小さい、二重顎である
これらに当てはまる場合、そして複数該当すれば睡眠時無呼吸症候群の場合がありますので、受診することをおすすめします。
上尾のかかりつけ医として
戦後すぐ無医村だった上尾市中分での
開業から75年超。
榎本医院はわずかな体調不良でも相談していただける、上尾の皆様のかかりつけ医であり続けたいと願っています。
榎本医院の特徴(医療ポリシー)
当院は私の祖父が終戦後まもなく開業して以来、3代に渡り上尾の皆様の健康を見守り続けております。
開院当初から『病だけでなく人を診る』を信条としてきました。
私はこの信条を引き継ぎつつ、専門領域のみに特化しすぎることなく、一医師として、多様化する患者様のニーズに応えていきたいと思います。
しかし医療の進歩は日進月歩であり、専門的な知識や技術を必要とする場面も少なからずあります。
その場合は他の医療機関との連携を密にし、早期の診断および治療につなげることができるよう努力いたします。
榎本医院 概要
- 院長
- 榎本 真也 医学博士
- 前院長
- 榎本 哲 医学博士
- 標榜科目
- 内科、脳神経外科、呼吸器内科、小児科
- 医師数
- 2名
- 資格
- 日本内科学会認定医、日本脳神経外科学会専門医
日本救急学会認定専門医、日本脳卒中学会認定専門医
日本脳神経血管内治療学会認定専門医 - 住所
- 〒362-0067 埼玉県上尾市中分1-28-7
- 電話
- 048-725-1651
- アクセス
- JR上尾駅、北上尾駅より車で10分・駐車場17台
診療時間・休診日
| 受付時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 8:30 ~12:00 |
● | ● | △ 第一水曜 |
● | ● | ● | 休 |
| 15:30 ~18:00 |
● | ● | 休 | ● | ● | 休 | 休 |
- 外来休診日
- 第一水曜日、土曜日午後、日曜・祝祭日
- △第一を除く水曜は午前中診療



